CUPRINS
Sindromul Bardet-Biedl (SBB) este o boală rară care afectează mai multe organe, printre care și rinichii:
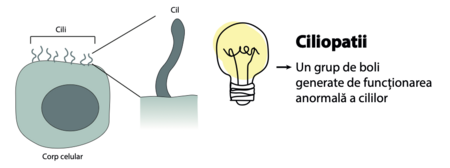
Sindromul Bardet-Biedl (SBB) este cauzat de funcționarea anormală a unei componente celulare numită cil (sau cili, la plural) care este prezentă pe mai multe tipuri de celule din diferite organe. Cilii sunt proiecții lungi, subțiri, asemănătoare unor fi re de păr, care permit celulei să primească semnale atât din exteriorul cât și din interiorul acesteia. Sindromul Bardet-Biedl este, prin urmare, clasifi cat ca fi ind o “ciliopatie”.
Boala a fost descrisă pentru prima dată în mod independent în 1920 de către un medic francez, Georges Bardet, și în 1922 de către un patolog austro-ungar, Artur Biedl. De atunci, mai mult de 200 de cazuri de SBB au fost raportate în literatura medicală mondială. În anul 2000, cercetătorii au descoperit o mutație genetică ce cauzează sindromul Bardet Biedl. Noi date indică faptul că cel puțin 24 de gene sunt implicate în dezvoltarea SBB. Aceste gene sunt adesea numite gene SBB și joacă un rol critic în funcția ciliilor.
În trecut, sindromul Laurence-Moon-Bardet-Biedl a fost descris ca o singură boală, ulterior fi ind separat în sindromul Laurence-Moon (LMS) și sindromul Bardet-Biedl, dar diferențele dintre SBB și LMS nu au fost clar defi nite. Se consideră adesea, dar încă nu este clar, dacă LMS este o afecțiune distinctă sau o variantă a SBB. Spre deosebire de SBB, LMS este asociat cu difi cultăți în controlul mișcărilor corpului și paraplegie spastică, care nu se întâlnesc de obicei în SBB.
Ciliopatiile sunt un grup de boli cauzate de mutații genetice ce determină disfuncția ciliilor, afectând mai multe organe ale corpului uman. Deoarece cilii sunt localizați pe mai multe celule ale corpului, bolile sunt de obicei complexe și includ mai multe organe, motiv pentru care sunt numite sindroame.
► Rolul cililor în majoritatea țesuturilor rămâne necunoscut, iar modul în care disfuncția ciliară duce la o boală atât de gravă este un subiect important de cercetare în prezent.
Alte ciliopatii cunoscute:
Sindromul Alström, Displazia toracică asfi xiantă (ATD), Sindromul Jeune, Sindromul Ellis-van Creveld, Sindromul Joubert, Amauroza congenitală Leber, Sindromul McKusick-Kaufman, Sindromul Meckel-Gruber, Nefronoftizia, Sindromul oro-facio-digital, Boala renală polichistică, Diskinezia ciliară primară, Sindromul Senior-Loken, Sindromul Sensenbrenner, Sindromul de polidactilie cu coaste scurte
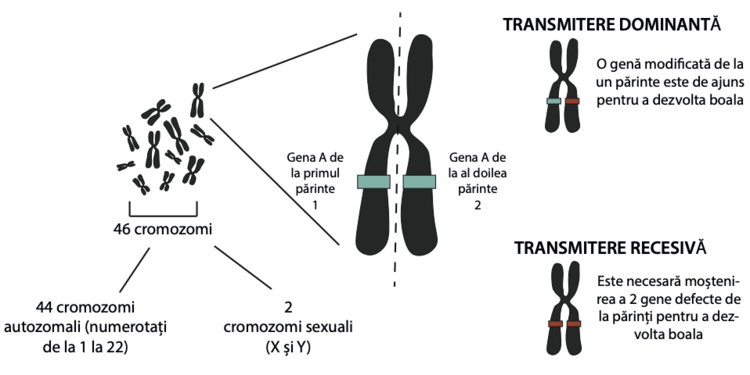
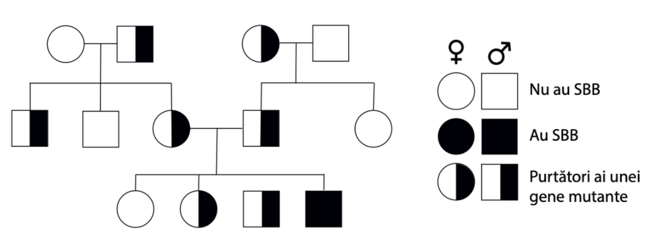
Sindromul Bardet-Biedl este cauzat de modifi carea (mutația) unei singure gene și, prin urmare, se numește monogenic. Sindromul se moștenește în mod autosomal recesiv. Ce înseamnă acest lucru?
Pentru apariția unei boli autozomal recesive, un copil trebuie să moștenească două copii mutante/ modifi cate ale genei, câte una de la fi ecare părinte. Dacă se moștenește doar o singură genă mutantă/ modifi cată, copilul nu va avea SBB, dar va fi purtător al sindromului. Copilul din fi ecare sarcină are un risc de 25% să primească ambele gene mutante/ modifi cate și să aibă astfel SBB. Ambele sexe sunt afectate în mod egal.
Până în prezent (2023), au fost identificate mutații în 24 de gene SBB. Genele SBB sunt schițele pentru diverse proteine SBB care sunt importante pentru funcționarea normală a cililor și funcționarea unor mecanisme de transport celular. În acest sens, dacă una dintre proteinele SBB nu funcționează (din cauza unei mutații în gena respectivă), întregul aparat nu va funcționa așa cum ar trebui, ceea ce duce la aceeași boală - sindromul Bardet Biedl.
De ce are copilul meu SBB?
În cele mai multe cazuri, o persoană are SBB deoarece a moștenit o copie a genei defecte de la fi ecare părinte și, prin urmare, are două copii ale aceleiași gene defecte. Purtătorii nu prezintă, în general, niciun semn sau simptom al bolii, deoarece, pe lângă gena defectă, au și o a doua genă, normală.
Prevalența acestei boli în Europa este estimată la 1 din 150.000-175.000 de persoane. În unele populații izolate (de exemplu, în rândul beduinilor israelieni și al portoricanilor), se constată că este mai frecventă: aproximativ 1 din 100.000 de persoane. Prezența unor semne clinice specifi ce poate face necesară testarea genetică.
Poate apărea boala la alți membri ai familiei ?
În cazul în care un membru al familiei are un diagnostic de SBB confi rmat genetic, frații și alte rude pot fi testați pentru a vedea dacă sunt purtători ai genei defecte în scopul planifi cării familiale.
Cunoașterea mutației SBB în familie poate constitui, de asemenea, baza screening-ului prenatal, în cazul în care părinții doresc să afl e la începutul sarcinii dacă fătul este afectat.
Planifi carea familială pentru persoanele afectate de SBB: consiliere genetică
Persoanele cu SBB care doresc să aibă copii ar trebui să benefi cieze de consiliere genetică. Partenerul persoanei care are SBB ar trebui să fi e testat pentru statutul de purtător, pentru a determina dacă este purtător al unei mutații care cauzează boala în aceeași genă. În cazul în care partenerul este purtător al unei mutații în aceeași genă, fi ecare copil are 50% șanse de a avea sindromul. Dacă ambii părinți au SBB, cu mutații în aceleași gene, atunci toți copiii vor avea SBB.
Patologia SBB
Ce sunt cilii și cum funcționează?
Mecanismul care duce la SBB este încă neclar, însă principala cauză a tulburărilor care apar în SBB se datorează anomaliilor structurale sau funcționale ale cililor. Cilii sunt structuri subțiri, asemănătoare unor fi re de păr, care sunt vizibile doar la microscop. Ei apar pe suprafața aproape tuturor celulelor din corpul nostru. Există diferite tipuri de cili care îndeplinesc funcții diferite. Lungimea unui singur cil este de 1-10 micrometri, iar lățimea este mai mică de 1 micron. Există diferite tipuri de cili:
Cilii care se pot mișca se numesc cili motili. Aceștia sunt localizați pe suprafața plămânilor, a celulelor respiratorii sau a urechii medii, unde ajută la îndepărtarea mucusului și a agenților infecțioși prin mișcări ritmice și ondulatorii. Acești cili joacă, de asemenea, un rol important în mișcarea spermatozoizilor.
Cilii care nu sunt capabili să se miște se numesc cili non-motili/cili primari. Aceste structuri primesc semnale din exteriorul celulei și le transmit în interior, permițând celulelor vecine să comunice între ele. De exemplu, în rinichi, celulele pot primi semnale despre nivelul de substanțe chimice din urină.
Cilii joacă un rol foarte important, chiar înainte de naștere, permițând dezvoltarea embrionară, migrația celulară și diferențierea organelor. Una dintre funcțiile principale ale cililor este cea senzorială, aceștia jucând un rol foarte important în perceperea mirosului, vederii, senzațiilor tactile sau termice.
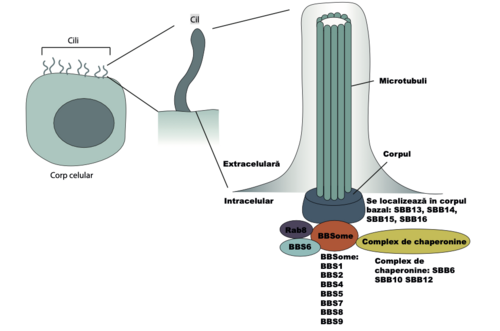
În SBB, este afectată funcția cililor primari.
S-a demonstrat că genele responsabile de apariția SBB codifi că proteine responsabile pentru dezvoltarea sau funcția cililor. Un cil primar este format dintr-un corp bazal (albastru închis) și o structură tubulară (verde) formată din microtubuli. Cele 24 de proteine SBB diferite au funcții diferite în cadrul cilului.
SBB1, SBB2, SBB4, SBB5, SBB7, SBB8, SBB9 și SBB18
Opt proteine SBB construiesc un complex stabil cunoscut sub numele de SBBome, care reglează trafi cul de molecule către membrana ciliară.. Altele constituie un complex de chaperonine, ce este important pentru construcțiacorectă a SBBome. Alte proteine SBB ajută la localizarea SBBome în poziția sa fi nală. Funcțiile parțial suprapuse ale proteinelor SBB explică de ce diferite mutații în diferite gene SBB determină semne și simptome similare ale bolii.
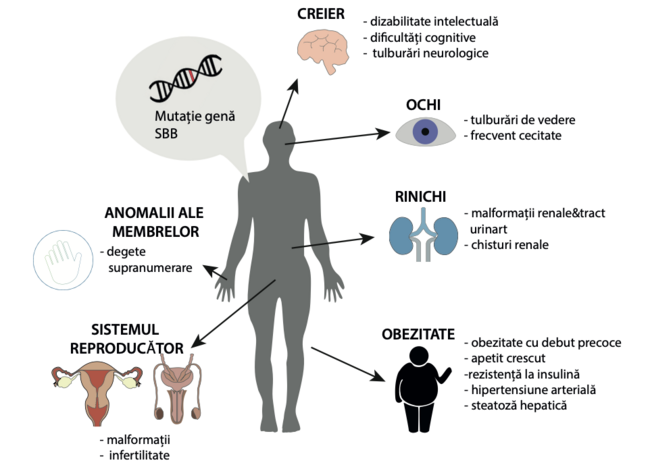
SBB afectează multe organe, iar simptomele pot varia semnifi cativ de la un pacient la altul, chiar și de la o persoană la alta în cadrul aceleiași familii. Defi nită în mod clasic prin șase caracteristici (referitoare la: creier, ochi, greutate, anomalii ale mâinilor și picioarelor, sistemul reproducător, rinichi), SBB este de obicei diagnosticat în copilărie. Printre simptomele comune se numără obezitatea, defi ciențele de vedere, degetele de la mâini și/sau de la picioare suplimentare, funcția redusă a testiculelor la băieți, defecte renale și difi cultăți de învățare. Deși SBB poate fi diagnosticat pe baza testelor genetice care dezvăluie mutații în cadrul unor gene specifi ce, prezența simptomelor primare și secundare poate fi folosită pentru a indica ce pacienți sunt suspectați de SBB și au nevoie de examinare genetică. Diagnosticul, bazat pe prezența caracteristicilor primare și secundare, cunoscute și sub numele de criterii majore și minore, a fost propus de Forsythe și Beales în 2003.
SBB poate fi diagnosticat dacă se știe că persoana are cel puțin trei simptome majore și două minore sau dacă are cel puțin patru simptome majore.
Utilitatea acestor criterii clinice poate fi limitată de faptul că multe dintre aceste caracteristici clinice apar treptat, pe măsură ce copilul se dezvoltă și, prin urmare, sensibilitatea criteriilor de diagnostic propuse este scăzută la copiii mici. Mai mult, unii pacienți care au un diagnostic genetic nu îndeplinesc întotdeauna criteriile clinice de diagnosticare și poate exista, de asemenea, o variabilitate a simptomelor, chiar și în cazul celor cu aceeași mutație genetică. Prin urmare, este important ca: Prezența acestor criterii clinice să fi e verifi cată periodic la un copil suspicionat de un posibil diagnostic de SBB.
Criteriile de diagnostic clinic pentru SBB:
| Criteriile majore | Criteriile minore |
| Degenerescență retiniană (Distrofi e de conuri și) | Strabism Opacifierea cristalinului (cataractă) Modifi carea curburii corneei (astigmatism) |
| Degete suplimentare la mâini și picioare (polidactilie) | Degetele de la mâini și picioare mai scurte (brahidactilie) Degetele de la mâini și picioare fuzionate (sindactilie) |
| Obezitatea centrală | Tulburări de vorbire |
| Dizabilități de învățare | Întârziere în dezvoltare/ tulburări de comportament |
| Malformații renale | Producția și/sau eliminarea unor cantități crescute de urină(poliurie) Setea excesivă (polidipsie) Diabet insipid |
| Funcția redusă a testiculelor (hipogonadism) (bărbați) / anomalii genitale (femei) | Distrofi i dentare/hipodonție/rădăcini mici/palat înalt arcuit Dismorfism cranio-faciall |
► Detalii privind simptomele majore și minore sunt prezentate mai jos
1. Obezitatea
Obezitatea este o acumulare excesivă de țesut adipos în organism. Clasifi carea curentă a obezității a fost stabilită de OMS (Organizația Mondială a Sănătății) și se bazează pe indicele de masă corporală (IMC), care se calculează din greutatea corporală în kg împărțită la înălțimea la pătrat (m²).
Indicele de masă corporală: IMC=kg/m²
La adulți, supraponderabilitatea este defi nită ca având un IMC ≥25, iar obezitatea ca având un IMC ≥30. La copii și adolescenți, supraponderabilitatea este defi nită ca un IMC ≥85 percentila (pc) pentru vârstă și sex, iar obezitatea ca un IMC ≥95 pc. În acest scop, se utilizează diagrame speciale de IMC.
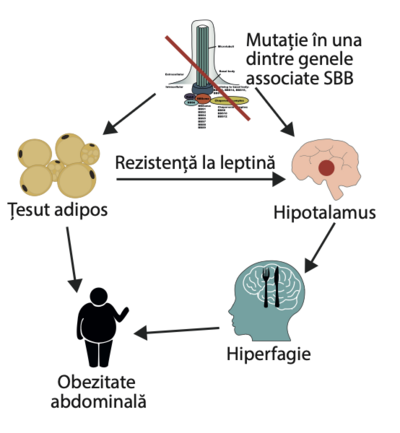
Obezitatea la SBB nu este rezultatul unei diete necorespunzătoare sau al neglijenței părinților, ci se datorează unui dezechilibru între foame și sațietate (senzația de a te simți “plin” după masă)
Defectele ciliare din hipotalamus (zona creierului care produce hormoni) afectează funcția hormonului de sațietate, leptina, afectând capacitatea organismului de a ști când este sătul
Persoanele afectate de SBB pot avea, de asemenea, un apetit excesiv, ceea ce duce la un aport alimentar excesiv (hiperfagie)
Obezitatea apare în copilărie și progresează odată cu vârsta
Greutatea este de obicei normală la naștere, însă 90% dintre persoanele cu SBB prezintă o creștere rapidă în greutate în primul an de viață
Obezitatea în SBB este predominant de tip abdominal, o formă foarte periculoasă de obezitate în care țesutul adipos se acumulează în principal în abdomen și în jurul organelor interne și produce substanțe active din punct de vedere hormonal care perturbă funcționarea alte organe ► Obezitatea abdominală poate duce la apariția diabetului de tip 2 într-o perioadă scurtă de timp, din cauza rezistenței la insulină
S-a estimat că diabetul zaharat afectează până la 45% dintre pacienții cu SBB
Gestionarea defectuoasă a obezității poate complica și mai mult problemele cu inima și vasele de sânge
Frecvența și severitatea obezității variază de la un pacient la altul
Știați că?
Leptina este un hormon produs de celulele grase (adipoase) care ajută la reglarea echilibrului energetic prin inhibarea senzației de foame. Funcția principală a leptinei este de a trimite un semnal către creier care raportează cât de multă grăsime este stocată în celulele adipoase ale organismului. Leptina acționează asupra receptorilor celulari din hipotalamus, mediind în consecință senzația de foame. În cazul obezității, apare o sensibilitate scăzută la leptină (la fel ca rezistența la insulină în cazul diabetului de tip 2), ceea ce duce la incapacitatea de a detecta senzația de sațietate, în ciuda depozitelor mari de energie și a nivelurilor ridicate de leptină. Această afecțiune este cunoscută sub numele de rezistență la leptină. Rezistența la leptină provoacă o foame irepresibilă și reduce numărul de calorii arse. S-a demonstrat că proteinele SBB afectează răspunsul la leptină, iar pierderea genelor SBB duce la rezistența la leptină. Acesta este un motiv pentru care mulți pacienți cu SBB sunt obezi.
2. Retinita pigmentară, numită și distrofi e de conuri și bastonașe
Problemele oftalmologice reprezintă o preocupare importantă în cazul pacienților cu SBB, deoarece aproape toți pacienții suferă o pierdere progresivă a vederii.
Primul simptom este, de obicei, orbirea nocturnă, care apare la copii cu vârsta de 8-9 ani. Câmpul vizual este de obicei afectat începând cu vârsta de 10 ani. Până la vârsta de 17 ani, se instalează de obicei așa-numita vedere în tunel. Din a doua până în a treia decadă a vieții, acuitatea vizuală scade treptat până la 10% sau mai puțin la aproape toți pacienții.
Care este motivul acestei pierderi de vedere?
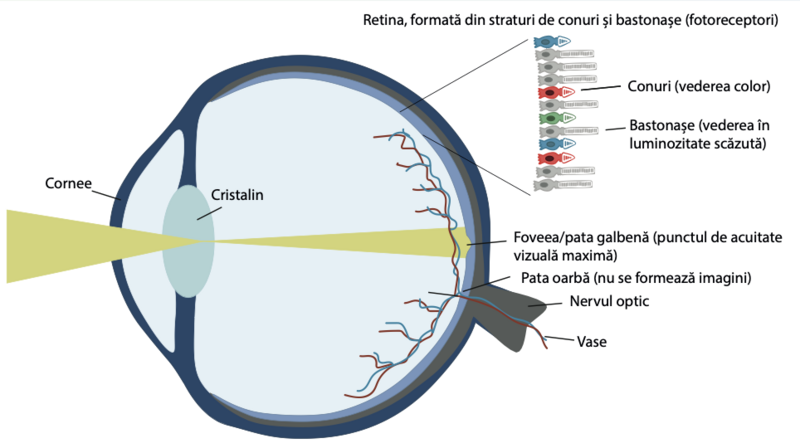
Retina este un strat foarte subțire din partea din spate a ochiului care primește semnale vizuale. Funcția retinei este de a transforma semnalele luminoase în impulsuri nervoase, care sunt transmise mai departe la creier și permit astfel vederea.
Retina conține două tipuri de receptori vizuali (fotoreceptori), denumiți bastonașe și respectiv conuri. Există mai multe bastonașe decât conuri (aproximativ 120 de milioane față de 6 milioane), primele fi ind și mai sensibile. Bastonașele sunt sensibile la intensitatea luminii, permit vederea în alb și negru și se găsesc în principal în părțile periferice ale retinei. Conurile sunt concentrate în partea centrală a retinei și sunt responsabile de vederea în culori și de focalizarea vizuală.
Procesul de degenerare a retinei / Principalele simptome vizuale comune
Procesul de degenerare a retinei la pacienții cu SBB începe, de obicei, la vârsta copilăriei timpurii, inițial cu dezvoltarea orbirii nocturne (secundară afectării bastonașelor), urmată de dezvoltarea vederii în tunel. Degenerarea bastonașelor și a conurilor determină o îngustare treptată a câmpului vizual. Pacienții pot prezenta o hipersensibilitate la lumină și difi cultăți de adaptare la schimbarea condițiilor de iluminare. Ordinea de apariție a simptomelor va depinde de ce fotoreceptori, bastonașe sau conuri, degenerează primii.
În continuare, are loc degenerarea celulelor neuronale, ceea ce duce la deteriorarea nervului optic (atrofi e optică). Deoarece nervul optic transmite informațiile din retină către creier, atrofi a optică este asociată cu pierderea vederii. De asemenea, se observă îngustarea vaselor mici ale retinei , ce provoacă modifi cări ischemice.
► Majoritatea persoanelor cu SBB (peste 90%) vor fi înregistrate ca având defi ciențe severe de vedere în timpul pubertății sau la începutul vârstei adulte.
Știați că?
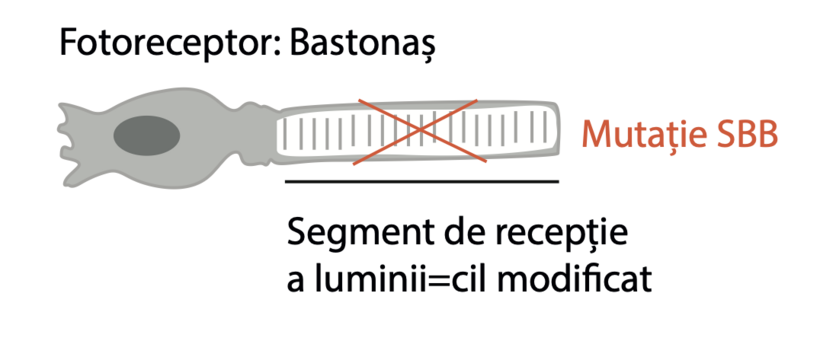
Pentru o mai bună înțelegere a biologiei din spatele degenerescenției retiniene: Bastonașele și conurile sunt celule fotoceptoare ale retinei și au un segment special de absorbție a luminii. Aceste segmente sunt cili modifi cați. Mutația SBB duce la un transport deficitar de proteine între segmentul care absoarbe lumina și alte părți ale celulei. Această defi ciență de transport duce la moartea bastonașelor și a conurilor și la degenerarea totală a retinei și orbire.
Symptome vizuale minore frecvente întâlnite în SBB
|
|
|
|
3. Polidactilia
Polidactilia este prezența unor degete suplimentare la nivelul mâinilor sau picioarelor, încă de la naștere, și este un indiciu cheie al sindromului Bardet-Biedl. Deoarece acestea sunt de obicei îndepărtate în copilăria timpurie, prezența lor poate fi uitată, putând întârzia astfel diagnosticarea.
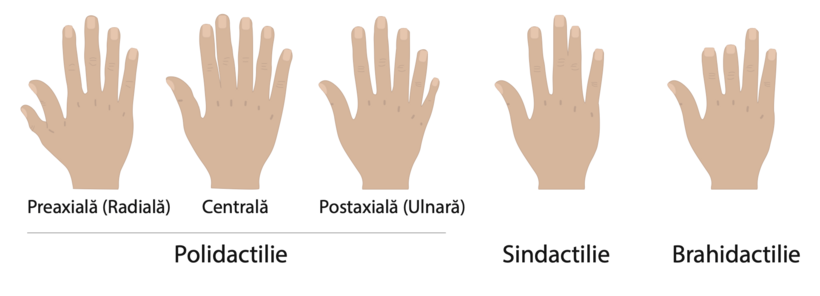
Polidactilia apare la aproximativ 70% dintre pacienții cu SBB, prezența unui deget supranumerar (suplimentar) fi ind mai frecvent întâlnită la nivelul piciorului. Degetele de la mâini și de la picioare pot fi, de asemenea, fuzionate (sindactilie), acest lucru afectând mai frcevent degetele II și III de la nivelul piciorului. Degetele de la mâini și de la picioare pot fi ocazional anormal de scurte în lungime (brahidactilie), iar picioarele pot fi late, scurte în lungime și pot avea o boltă plată. Sindactilia sau brahidactilia sunt clasificate ca simptome minore ale SBB.

4. Hipogonadism
La bărbați, o dimensiune mică și o funcție defi citară a testiculelor este denumită “hipogonadism testicular”. Acesta se poate manifesta printr-un penis mic, eșecul testiculelor de a coborî în scrot (“criptorhidism”) sau o întârziere a apariției pubertății. Testiculele necoborâte sunt un motiv de îngrijorare, deoarece sunt asociate cu un risc mai mare de cancer testicular și nu ar trebui să fi e lăsate nesupravegheate. Bărbații sunt aproape invariabil infertili.
O mare varietate de malformații genitale au fost observate în cazul femeilor, ceea ce contribuie la ratele scăzute de fertilitate în rândul pacientelor cu SBB. Acestea se pot manifesta sub forma unui uter subdezvoltat, acest lucru putând afecta și trompele uterine sau ovarele. Ciclul menstrual este frecvent întârziat, putând avea un caracter foarte neregulat. Deși rata de fertilitate este scăzută, este cunoscut faptul că pacienți de ambele sexe au putut avea copii biologici.
Pacienții pot prezenta dizabilități intelectuale, tulburări de vorbire și de limbaj, defi cit de atenție, raționament defi citar și imaturitate emoțională
Gradul de întârziere a dezvoltării în sindromul Bardet-Biedl poate fi variat ►Dificultățile grave de învățare afectează doar o minoritate de pacienți cu SBB, iar mulți dintre ei demonstrează o dezvoltare mentală normală
Unii copii diagnosticați cu SBB au nevoie de sprijin suplimentar la școală, deoarece problemele lor sunt legate în principal de procesele de memorare, în special de învățarea pe de rost
Întârzierea în dezvoltare poate fi observată destul de devreme, deși abilitățile de bază sunt dobândite într-un interval de timp normal sau doar ușor întârziat. Dezvoltarea vorbirii este adesea întârziată
SBB este destul de des asociat cu tulburările de anxietate. Starea de spirit scăzută, atacurile de panică, obsesiile și compulsiile, furia și controlul emoțional deficitar afectează, de asemenea, în mod obișnuit adulții și tinerii cu SBB. Nu este clar dacă aceasta este o parte a sindromului sau un rezultat indirect al acestuia. Cel mai probabil, este o combinație a celor două
Copiii cu SBB pot prezenta tendințe autiste, comportament compulsiv, aversiune față de schimbare, imaturitate emoțională, lipsă de dinamism și tulburare de hiperactivitate cu defi cit de atenție
Modul în care este determinată dezvoltarea intelectuală a pacienților cu SBB rămâne neclar
6. Malformații și disfuncții ale rinichilor
Cilii sunt prezenți în celulele renale, ceea ce explică de ce pacienții cu SBB prezintă disfuncții și malformații renale. Anomaliile renale afectează cel puțin 50% dintre pacienții cu SBB.
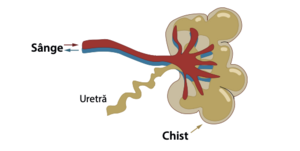
Dezvoltarea chisturilor renale este cea mai frecventă modificare și poate duce la complicații periculoase, cum ar fi apariția bolii cronice de rinichi (CKD) sau a insuficienței renale. Chisturile renale sunt adesea decelate înainte de naștere sau în copilăria timpurie și sunt cauzate de afectarea funcției ciliare a celulelor tubulare renale. Afectarea funcției cililor în tubii renali va conduce la eliminarea unei cantități crescute de urină neconcentrată (diluată). Lichidul se acumulează în țesutul renal și duce la formarea de chisturi (cavități pline cu lichid) care distrug și înlocuiesc treptat țesutul renal. Rinichii afectați nu își mai pot îndeplini funcția.
Poliuria, producția excesivă de urină și polidipsia, setea excesivă care rezultă din aceasta, sunt printre primele simptome ale SBB și sunt rezultatul unei disfuncții de concentrare a urinii.
► În cazul pacienților cu SBB putem observa un întreg spectru al afectării renale, precum malformații ale tractului urinar: refl ux vezico-ureteral, hidronefrozărinichiul multichistic displazic, rinichi absenți, rinichi duplex, rinichi în potcoavă sau ectopici, vezică urinară neurogenă; glomerulonefrită cronică și capacitate defi citară de concentrare tubulară.
Date științifi ce recente arată că:
- Modificările renale grave observate la sugari și copii mici cu SBB indică un risc semnificativ crescut de afectare renală ulterioară.
- În cazul în care modificările sunt minore la sugarii și copiii mici cu SBB, așa cum este cazul mutațiilor specifice în gena SBB 1, există un risc scăzut de afectare ulterioară a rinichilor.
- La vârsta adultă, indiferent de modificările din copilărie ale rinichilor, obezitatea, hipertensiunea și apariția diabetului duc la un risc suplimentar de apariție a insuficienței renale.
- În general, aproximativ 31% dintre copii și 42% dintre adulți pot fi diagnosticați cu boală renală cronică; 6% dintre copii și 8% dintre adulți dezvoltă insuficiență renală cronică în stadiu avansat.
- Boala renală în stadiu terminal necesită dializă sau transplant.
- La pacienții cu SBB care au avut un transplant de rinichi au fost raportate rezultate favorabile pe termen lung.
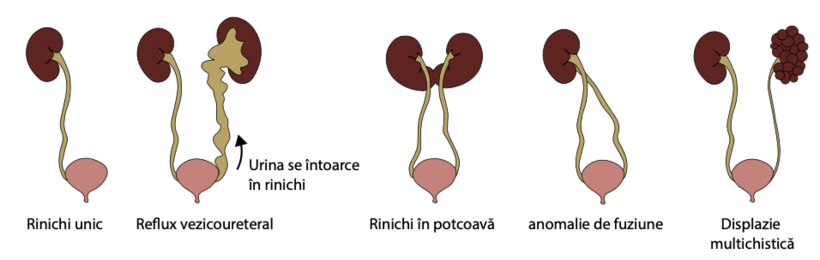
În SBB pot apărea modificări precum rinichi solitari (când lipsește un rinichi) sau displazie renală (rinichiul nu este complet dezvoltat). În cazul în care ambii rinichi sunt displazici, în funcție de gravitatea modifi cărilor, funcția renală poate fi afectată și poate fi necesară terapia de substituție renală (dializă sau transplant de rinichi).
Refluxul vezico-ureteral - în acest caz, urina se întoarce din vezica urinară la rinichi, putând contribui la apariția infecțiilor tractului urinar.
Rinichiul în potcoavă este anomalia renală în care cei doi rinichi se unesc (fuzionează) în partea de jos în timpul sarcinii, pentru a forma un “U”, ceea ce îi dă numele de “potcoavă”. Drenajul rinichilor poate fi afectat, ceea ce duce la creșterea frecvenței pietrelor la rinichi și a infecțiilor tractului urinar. Rinichiul în potcoavă poate apărea singur sau împreună cu alte anomalii.
Ectopia cu fuziune încrucișată apare atunci când ambii rinichi se dezvoltă pe aceeași parte a corpului. În multe cazuri, cei doi rinichi ar putea fi , de asemenea, fuzionați împreună, păstrându-și propriile vase și uretere.
Rinichiul displastic multichistic (MCDK) este un exemplu comun și bine recunoscut de displazie renală unilaterală. Copiii afectați au în mod normal o funcție renală bună, cu hipertrofi e renală contralaterală compensatorie. În schimb, copiii cu displazie renală bilaterală sunt expuși riscului de declin cronic sever al funcției renale, chiar dacă există o variabilitate clinică majoră în evoluția bolii.
Displazia renală apare atunci când structurile interne ale unuia sau ambilor rinichi nu se dezvoltă normal. Displazia renală poate fi unilaterală sau bilaterală, segmentară sau difuză. Rinichii displazici sunt adesea chistici, dar, spre deosebire de prezentările tipice ale bolilor renale polichistice, acești rinichi nu sunt măriți și sunt de mărimea rinichilor normali pentru vârstă sau chiar mai mici.
Vezica urinară neurogenă este cauzată de o funcționare defectuoasă a nervilor care controlează funcția vezicii urinare, iar vezica urinară poate să nu se umple sau să se golească în mod corect. Mușchii vezicii urinare pot deveni hiperactivi și se pot contracta în mod anormal, chiar înainte ca vezica să fi e plină, sau mușchii pot deveni prea relaxați, ceea ce duce la incontinență. În alte cazuri, mușchii devin subactivi și, chiar dacă vezica este plină, mușchii nu se contractă, iar persoana poate să nu simtă o senzație sau un impuls de a merge la toaletă.
Anomalii neurologice |
|
Brahidactilie | (degete scurte la mâini și picioare) și sindactilie (degete de la mâini și picioare fuzionate) |
Poliuria/polidipsia | (a se vedea mai sus), ca simptome ale defectelor de concentrare urinară, sunt prevalente chiar și la pacienții cu funcție renală aproape normală și fără chisturi majore |
Diabetul zaharat de tip 2 | și sindromul metabolic se pot dezvolta ca urmare a obezității |
Tulburări de dezvoltare dentară | inclusiv hipodonție (lipsa congenitală a dinților), înghesuială dentară, rădăcini scurte și palat cu arcadă înaltă |
Defecte cardiace congenitale | stenoză valvulară, ductus arterial patent, cardiomiopatii |
Modificările hepatice | variază de la fibroză la dilatarea chistică a canalului biliar și a tuturor ductelor biliare |
Boli ale tractului gastro-intestinal | cum ar fi boala Hirschsprung, boala celiacă, boala Crohn |
Dismorfism (parte a corpului cu formă anormală) | Cele mai frecvente caracteristici raportate ale SBB sunt:
|
Ați mai auzit de asta?
După cum s-a arătat recent, pacienții cu SBB au, de asemenea, o prevalență mai mare a anumitor boli autoimune:
Boli inflamatorii intestinale precum boala Crohn´s, diabet de tip 1, artrită reumatoidă, hipotiroidismul și tiroidita Hashimoto
Unele studii relevă o legătură între ciliopatii și dereglarea sistemelor imune, respectiv hematopoietic și imunitar. Unele dintre aceste alterări sunt asociate cu obezitatea indusă de SBB, care duce la o concentrație ridicată de globule albe la acești pacienți. Obezitatea poate induce starea de inflamație metabolică de grad scăzut, iar unul dintre principalii actori în inflamația asociată obezității este leptina, un hormon derivat din adipocite care acționează ca o citokină pro-inflamatorie. S-a demonstrat că semnalizarea leptinei în sistemul nervos central reglează răspunsurile imune. Prin urmare, este posibil ca o funcționare defectuoasă a leptinei în sistemul nervos să contribuie în mod direct la prevalența ridicată a autoimunității la pacienții cu SBB.
SBB este o afecțiune atât de rară încât mulți pediatri, de-a lungul carierei lor, nu au întâlnit niciodată un pacient cu această patologie. Un diagnostic precoce vă oferă o șansă mai bună de a oferi copilului dumneavoastră îngrijirea medicală potrivită.
Pentru a pune un diagnostic, cunoașterea istoricului medical, a simptomelor și a dezvoltării fizice și intelectuale a pacientului sunt necesare, precum și rezultatele testelor de laborator. Din cauza variabilității mari a apariției manifestărilor clinice și a momentelor diferite de apariție a acestora, pacientul suspect de SBB necesită o evaluare periodică. În cele din urmă, un test genetic confirmă un diagnostic clar, deși încă nu au fost identificate toate mutațiile responsabile de apariția SBB.
Antecedente familiale
SBB este o boală autosomal recesivă, ceea ce înseamnă că sunt necesare două copii anormale ale unei anumite gene pentru ca aceasta să apară. De cele mai multe ori, părinții sunt purtători sănătoși și nu prezintă niciun simptom, deoarece fiecare dintre ei are doar o copie anormală. Cu toate acestea, mutația genei poate fi , de asemenea, neereditară, adică formarea unei copii anormale a genei a avut loc în mod spontan în timpul dezvoltării embrionare. Aceasta se numește “mutație de novo”.
Verificarea generală
La fiecare consultație ar trebui să aibă loc verificarea înălțimii corporale, a greutății corporale, a indicelui de masă corporală (IMC) și măsurarea presiunii sanguine ca parte a monitorizării de rutină pentru pacienții cu suspiciune de SBB.
Se recomandă monitorizarea și, de preferință, înregistrarea acestor măsurători în mod regulat la domiciliu.
Examinări radiologice, inclusiv ecografii
Examinări radiologice, inclusiv ecografi i pentru a detecta prezența chisturilor sau a altor anomalii ale sistemului urinar, testiculelor și ficatului.
Ecografiile: arată prezența chisturilor renale sau a altor malformații ale sistemului urinar sau reproducător.
Ecografia cardiacă: pentru a diagnostica defectele cardiace, hipertrofi a cardiacă sau funcția cardiacă perturbată.
Examinarea completă a ochilor
Examinarea completă a ochilor pentru a detecta afectarea retinei, de exemplu, prezența retinopatiei pigmentare. Retinita pigmentară poate fi detectată prin examinarea globului ocular, cu ajutorul unei lămpi speciale, după ce pupila a fost dilatată.
Măsurarea câmpului vizual se efectuează de obicei după vârsta de aproximativ 7 ani, deoarece necesită o cooperare activă cu pacientul.
ERG
Electroretinograma (ERG) este un test oftalmologic utilizat pentru a diagnostica retinopatia și poate fi efectuat la orice vârstă. Acesta implică înregistrarea reacției electrice a retinei la stimularea luminii și poate arăta modifi cări timpurii în primii doi ani de viață, deși modifi cările semnifi cative sunt rareori vizibile înainte de vârsta de cinci ani.
Evaluarea endocrinologică
Evaluarea endocrinologică trebuie să includă o evaluare a oricăror semne și simptome de diabet zaharat, cu testarea ulterioară a toleranței orale la glucoză, dacă este cazul. Este importantă evaluarea funcției tiroidiene, a profilului lipidic și a dezvoltării caracteristicilor sexuale secundare. Dacă este cazul, se pot efectua teste suplimentare ale funcției hipofizare și se poate iniția o terapie de substituție hormonală. În timpul adolescenței, analizele de sânge vor detecta tulburările comune de secreție a hormonilor sexuali (testosteron sau estrogen).
Testarea genetică
Deoarece SBB poate fi cauzat de mutații în diferite gene și simptomele pot sugera alte sindroame asociate, de asemenea, cu funcționarea defectuoasă a cililor, analiza unui panel multigene prin secvențiere de tip NGS oferă cea mai efi cientă abordare pentru a obține un diagnostic molecular de SBB.
Corelațiile genotip-fenotip sunt neclare și se observă o mare variabilitate clinică între diferite familii, însă chiar și încadrul aceleiași familii. Cele mai frecvente mutații implică următoarele gene:
SBB 1 - 23,4% din toți pacienții cu SBB
SBB10 - 14,5% din totalul pacienților cu SBB
SBB 2 - 9,6% din totalul pacienților cu SBB
SBB12 - 6,4% din totalul pacienților cu SBB
Poate fi confundat SBB cu alte boli?
Cum putem face diferența?
Da, SBB poate fi confundat cu alte sindroame cu simptome similare. Nu este întotdeauna ușor să se stabilească rapid diagnosticul. Pacienții se prezintă adesea cu semne și simptome comune diferitelor sindroame.
dincolo de trăsăturile comune cu SBB, în acest sindrom apar de obicei tulburări neurologice (tulburări de echilibru sau lipsă de coordonare și/sau paralizie a picioarelor). Genele responsabile sunt diferite de cele care cauzează SBB.
se caracterizează prin anomalii ale retinei, obezitate, pierderea progresivă a auzului, anomalii renale, diabet și dezvoltarea slabă a organelor sexuale (hipogonadism) la băieți. Unele dintre aceste simptome și manifestări coincid cu SBB, însă nu există polidactilie sau difi cultăți de învățare. Gena responsabilă pentru sindromul Alström a fost identifi cată și este diferită de cele implicate în SBB.
combină retinopatia cu miopia (afectarea vederii la distanță), obezitatea și anomalii dentare specifice. Gena în cauză este, de asemenea, identificată și este diferită de cele implicate în SBB.
provoacă anomalii genitale, degete supranumerare și defecte cardiace. Cu toate acestea, nu include retinopatia pigmentară, ceea ce îl deosebește de SBB.
Un diagnostic corect stabilit în copilăria timpurie poate sprijini gestionarea eficientă a sindromului Bardet-Biedl. Cercetările sunt în curs de desfășurare pentru dezvoltarea unui medicament pentru SBB, dar, până în prezent, nu a fost dezvoltat niciun tratament cauzal.Speranța de viață a pacientului nu este redusă de acest sindrom, dar persoanele cu SBB au nevoie de îngrijire specializată și, în multe cazuri, sunt dependente de ajutorul altor persoane în viața de zi cu zi.
Intervențiile medicale pentru pacienții cu SBB constau în ameliorarea simptomelor și a consecințelor afecțiunii, dar cele mai multe dintre ele sunt dificil de tratat. Și, deși tratamentul se concentrează de obicei pe simptomele specifice unei persoane, pacienții necesită o îngrijire multidisciplinară care implică un nefrolog, un oftalmolog, un endocrinolog și un specialist în genetică. Pacienții și familiile lor au nevoie, de asemenea, de sprijin psihologic și de educație în ceea ce privește managementul SBB.
De asemenea, dezvoltarea copiilor poate fi semnificativ întârziată și limitată. de acest sindrom. Totodată, pot apărea tulburări de anxietate. Nu de puține ori, SBB poate duce la tulburări psihologice și depresie la rudele sau părinții celor cu SBB. Pacienții cu SBB pot fi limitați în mod semnificativ în viața de zi cu zi și suferă de un câmp vizual foarte redus. Orbirea în sine poate duce la un disconfort psihologic sever sau chiar la depresie. SBB poate duce, de asemenea, la probleme de comportament, iar copiii pot suferi în special bullying sau tachinări ca rezultat.
Studiile recente au demonstrat că punctul comun pentru toate simptomele SBB și disfuncția ciliilor este dereglarea metabolismului glicosfingolipidelor (GSL). Studiile științifice explorează modul în care acest defect metabolic poate fi țintit, pentru a menține structura și semnalizarea ciliilor și, prin urmare, pentru a conduce la o ameliorare a patologiei în mai multe organe. Această opțiune terapeutică se afl ă doar în stadii experimentale și nu a fost încă dovedită clinic.
Probleme de vedere
În prezent, nu există niciun tratament pentru pierderea progresivă a vederii, iar adaptarea la pierderea vederii este o provocare continuă a stilului de viață. Pierderea vederii în SBB cauzează numeroase dificultăți pentru tânărul pacient atunci când merge la școală, în timpul liber și în ceea ce privește siguranța fi zică. Riscul de accidente crește semnifi cativ, de exemplu în ceea ce privește trafi cul rutier. Educația copiilor care au SBB ar trebui să includăplanifi carea pentru o viitoare pierdere a vederii.
Învățarea limbajului Braille, antrenarea mobilității, abilitățile de adaptare a vieții și abilitățile informatice (inclusiv recunoașterea vocală și software-ul de transcriere), precum și utilizarea materialelor de lectură cu caractere mari, în timp ce vederea este încă prezentă, sunt esențiale
Spațiile de locuit ar trebui să fi e proiectate/adaptate pentru a elimina orice sursă de pericol pentru persoanele cu deficiențe de vedere
Utilizarea timpurie a bastonului este esențială pentru a sprijini independența și poate fi începută la copiii mai mici care au orbire nocturnă
O evaluare precoce de către un specialist în deficiențe vizuale poate ajuta la furnizarea de cursuri de mobilitate și poate sprijini dezvoltarea abilităților de viață independentă
Tulburările vizuale trebuie discutate cu medicul de familie sau cu optometristul
Protejați-vă ochii de soare. Folosiți lentile de contact speciale cu un filtru roșu amplasat central
Obezitatea
Tratamentul obezității poate include schimbarea dietei, exerciții fizice și terapii comportamentale. Complicațiile care rezultă din obezitate, cum ar fi colesterolul crescut și diabetul, sunt tratate la fel ca în cazul populației generale. Aproximativ 60% dintre pacienții cu SBB au, de asemenea, hipertensiune (tensiune arterială ridicată) care necesită medicație. Pentru a sprijini pacientul cu SBB, întreaga familie ar trebui să își schimbe obiceiurile alimentare și stilul de viață.
Părinții ar trebui să modeleze comportamente sănătoase pentru copiii lor, inclusiv să mănânce sănătos, să fi e activi și să stabilească obiective de activitate pentru familie, de cel puțin 1 oră de activitate fi zică în fi ecare zi. Câteva sfaturi utile:
Căutați întotdeauna oportunități de a merge pe jos; evitați să folosiți liftul și, dacă este posibil, evitați să luați mașina sau autobuzul
Profi tați de ofertele cluburilor sportive locale oferiți-vă dumneavoastră sau copilului dumneavoastră posibilitatea de a se întâlni în mod regulat cu alți copii și de a face parte dintr-un grup sportiv
Reduceți timpul petrecut în fața ecranelor telefoanelor mobile, gadgeturilor, televizoarelor și calculatoarelor
Nu-i oferiți mâncare ca recompensă și nu i-o luați ca pedeapsă
Încurajați copiii să bea apă în locul băuturilor cu adaos de zahăr, cum ar fi băuturile răcoritoare, băuturile pentru sportivi și sucurile de fructe
Aveți grijă la mărimea porțiilor și încercați să le reduceți
Monitorizați regulat greutatea corporală, înălțimea și tensiunea arterială
Deoarece hiperfagia și obezitatea severă cu debut precoce la pacienții cu SBB rezultă din afectarea căii hipotalamice a receptorului hipotalamic al melanocortinei-4 (MC4R), o opțiune de tratament foarte promițătoare ar putea fi setmelanotida, agonistul MC4R, recent aprobat în mod specific pentru controlul cronic al greutății la pacienții adulți și pediatrici cu vârsta de peste 6 ani, diagnosticați cu SBB.
Tulburări comportamentale
Întârzierea în dezvoltare este abordată prin intervenție timpurie, fi zioterapie, educație specială și logopedie. Majoritatea adulților cu SBB sunt capabili să dezvolte abilități de viață independente.
Un stil de viață activ început devreme inhibă dezvoltarea obezității, îmbunătățește dezvoltarea mobilității și, de asemenea, afectează pozitiv dezvoltarea abilităților cognitive, inclusiv învățarea
Abordarea întârzierilor de dezvoltare și/sau a tulburărilor cognitive ar trebui să fi e individualizată în funcție de vârstă și de nevoile identificate
Afectarea funcției renale
Pacienții cu SBB pot suferi de boală renală cronică (BRC). Nu există niciun tratament pentru BRC, dar detectarea precoce a funcției renale afectate și aplicarea unui tratament adecvat încetinesc semnificativ progresia bolii și pot întârzia cu mulți ani necesitatea unei terapii de substituție renală (transplant renal, dializă). Prezența complicațiilor legate de afectarea funcției renale, cum ar fi anemia sau acidoza metabolică, reprezintă o indicație pentru corecția farmacologică. Este posibil să fi e necesare unele modificări ale dietei, în special dacă boala progresează și funcția renală este afectată în continuare. Modificările dietetice diferă în funcție de stadiul bolii cronice de rinichi, care variază de la stadiul 1 pentru afectare minimă până la stadiul 5 pentru ESKD (End-Stage Kidney Disease= Boală renală în stadiul final).
De obicei este bine, în special în primele etape, să lucrați cu un dietetician acreditat pentru a adapta o dietă adecvată funcției renale. Obiectivele unei diete pentru BRC sunt de a încetini progresia bolii și de a minimiza orice rău pe care acumularea de deșeuri și lichide îl poate face altor organe, cel mai mult inimii și sistemului cardiovascular.
În general, reducerea aportului de sodiu este puternic recomandată
În funcție de stadiul bolii, ar putea fi recomandată, eventual, limitarea aportului de proteine
Pe măsură ce boala progresează și funcția renală scade sub 70% din ceea ce ar trebui să fi e, se poate recomanda o restricție a fosforului și potasiului, doi electroliți care pot dăuna organismului dacă se acumulează în exces
O serie de suplimente sunt utilizate în mod obișnuit pentru a corecta deficitele nutriționale care pot apărea în stadiile ulterioare ale BRC
La unii pacienți, în cazul apariției bolii renale în stadiu terminal, va fi necesară terapia de substituție a funcției renale, fi e dializă, fi e transplant renal ► Prognosticul asociat transplantului renal la pacienții cu SBB este bun
Polidactilie / anomalii genitale
În general, se îndepărtează degetele supranumerare de la mâini sau de la picioare, iar degetele unite pot fi separate. Operația se efectuează de obicei în copilăria timpurie, la vârsta de 1-2 ani. Uneori, se efectuează corectarea chirurgicală a anomaliilor privind organele genitale. Intervenția chirurgicală poate fi , de asemenea, un motiv de îngrijorare pentru pacienții cu SBB. Anestezia generală necesită o serie de etape foarte bine coordonate care se bazează pe anatomia căilor respiratorii. Unii pacienți cu SBB pot prezenta anomalii anatomice semnifi cative la nivelul căilor respiratorii, ceea ce ar putea duce la difi cultăți sporite în menținerea deschisă a căilor respiratorii în timpul anesteziei generale. Medicamentele anestezice pot fi introduse sub forma unor blocuri nervoase directe într-o regiune a corpului în timp ce pacientul respiră singur.
Pubertatea:
- Pe măsură ce copiii se apropie de pubertate, nivelurile hormonale trebuie monitorizate pentru a determina dacă este necesară terapia de substituție hormonală
- În plus, nu ar trebui să se presupună că persoanele afectate de boală sunt infertile, așa că este recomandat să cereți sfaturi privind contracepția
Care sunt perspectivele?
Ce se va întâmpla cu copilul meu în viitor?
Odată ce diagnosticul a fost stabilit, este posibil să se efectueze analize pentru a detecta alte posibile modificări asociate cu acest sindrom și se va stabili un tratament ulterior.
Controalele/testările regulate vor monitoriza starea generală de sănătate, funcția renală, nivelul hormonilor sexuali, toleranța la glucoză/prevalența diabetului și anomaliile lipidice , aceste controale fi indindicate pe tot parcursul vieții. Frecvența analizelor va depinde de anomaliile constatate, precum și de stadiul de dezvoltare al acestora. Aceste verificări vor fi efectuate mai frecvent în perioadele de creștere intensă, adică în copilăria timpurie sau în adolescență, sau în cazul unor probleme identificate. Frecvența controalelor oftalmologice va depinde de progresia distrofiei retiniene.
În adolescență sau la începutul vârstei adulte, poate fi foarte benefic pentru mulți pacienți să găsească un grup de sprijin, ajutor psihologic sau să ia contact cu persoane afectate de aceeași boală.
Este important să se perpetueze obiceiul unui stil de viață activ. Acest lucru poate îmbunătăți sensibilitatea celulară la insulină / contracara creșterea excesivă în greutate și tulburările asociate acesteia incluzând diabetul sau boala ficatului gras. Un stil de viață activ, așa cum s-a demonstrat în studii recente, îmbunătățește, de asemenea, funcțiile cognitive, învățarea și memoria la pacienții cu SBB.
Vă rugăm să rețineți:
Documentația bolii și rezultatele testelor
În cazul bolilor rare și complexe, cum ar fi SBB, merită să se colecteze toate rezultatele examinărilor medicale și să se documenteze în mod regulat date precum greutatea corporală, hipertensiunea și tensiunea arterială.
Astfel de colectare și monitorizare a datelor poate fi foarte utilă pentru evaluarea evoluției bolii, stabilirea unui diagnostic și planifi carea îngrijirii de specialitate.
În multe țări, sunt ale pacienților SBB. Participarea permite, de asemenea, o mai bună înțelegere a bolii și dezvoltarea de noi strategii pentru diagnosticarea și tratamentul bolii.
În cazul în care aveți întrebări sau solicitări de sprijin, nu ezitați să vă adresați medicului pediatru sau de familie sau nefrologului pediatru. În multe țări există grupuri de sprijin pentru pacienți SBB. SBB este o boală rară și încă insufi cient studiată. Schimbul de informații și de experiențe proprii poate fi foarte util pentru mulți pacienți și familiile acestora. Ca parte a activităților acestor grupuri și fundații, se organizează întâlniri, conferințe și tabere de vacanță. Vă rugăm să găsiți linkul către organizațiile de pacienți SBB aici.
Dacă aveți alte întrebări sau aveți nevoie de sprijin, nu ezitați să vă adresați medicului dumneavoastră de familie sau nefrologului pediatru.
A fi diagnosticat cu o afecțiune cronică poate fi difi cil, dar înțelegerea afecțiunii dumneavoastră sau a copilului dumneavoastră este primul pas pentru a prelua controlul asupra simptomelor acesteia. Unii dintre acești termeni comuni ar putea fi menționați de medici. Iată ce înseamnă ei:
BRC (Boala cronică de rinichi) | este o afectare progresivă și ireversibilă a rinichilor care, în decursul a luni sau ani, poate duce la insufi ciență renală .Nu există un tratament pentru BRC, dar există tratamente care pot încetini semnifi cativ evoluția bolii dacă sunt începute din timp. | |
| Creatinina | un produs normal al metabolismului celular derivat din mușchi. Măsurarea nivelului său din sânge este utilizată pentru a evalua funcția renală. Cele mai multe estimări ale funcției renale se bazează pe nivelul creatininei din sânge. Cu cât concentrația de creatinină din sânge este mai mare, cu atât funcția renală este mai afectată. În plus, față de funcția renală, nivelul din sânge depinde de masa musculară și va crește, de exemplu, dacă aveți o masă musculară mare sau dacă mâncați cantități uriașe de proteine din carne, cum ar fi friptura. | |
| Cistatina C | este o proteină, măsurarea nivelului acesteia fiind utilizată pentru a evalua funcția renală (este o analiză de sânge). Este produsă de toate celulele care conțin un nucleu. Este filtrată în mod liber prin glomeruli, iar apoi suferă o reabsorbție și o descompunere completă, nivelul său în sânge corelându-se foarte bine cu rata de fi ltrare glomerulară. Deoarece concentrația sa depinde foarte puțin de vârstă, greutate, înălțime și masă musculară, măsurarea concentrației de cistatină C este utilizată în mod eficient pentru a evalua rata de filtrare glomerulară, folosind formule adecvate. | |
Boala Crohn | un tip de boală infl amatorie intestinală (IBD), tulburare autoimună, care apare nu rareori la pacienții cu SBB. Aceasta cauzează infl amarea tractului digestiv, care poate duce la dureri abdominale, diaree severă, oboseală, pierdere în greutate și malnutriție | |
Dializă | procesul de eliminare artifi cială a produșilor de metabolism și a excesului de lichid din sânge. Există două tipuri principale de dializă - hemodializa și dializa peritoneală. În cazul hemodializei, sângele dumneavoastră este filtrat de un aparat extern numit dializor. Dializa peritoneală funcționează prin trecerea soluției de dializă în abdomenul dumneavoastră prin intermediul unui cateter pentru a vă filtra sângele din corp. | |
ESKD (End-Stage Kidney Disease) | stadiul fi nal și cea mai gravă formă de boală renală. Semnifi că faptul că rinichii dumneavoastră au cedat, iar în acest moment este nevoie de dializă sau de un transplant de rinichi. | |
| GFR (Rata de filtrare glomerulară) | rata la care rinichii (mai specifi c glomerulii din ei) filtrează deșeurile din sânge. Testul pentru aceasta se numește test de estimare a ratei de filtrare glomerulară eGFR. | |
Boala Hirschsprung | descrie absența nervilor care se găsesc în mod normal în colon, care controlează mișcarea înnăscută a colonului și deplasează alimentele de-a lungul tractului colonic | |
| Insulina | este un hormon produs de pancreas care reglează transportul de glucoză (zahăr) către celule și utilizarea acesteia pentru producerea de energie. Secreția este stimulată de creșterea nivelului de glucoză din fl uxul sanguin. | |
Rezistența la insulină | celulele organismului nu răspund în mod adecvat la stimularea cu insulină și, ca urmare, glucoza nu pătrunde în celule. | |
Nocturie | urinare intenționată noaptea, după trezirea din somn. | |
| Polidipsia | este o sete excesivă. Persoanele cu această afecțiune au tendința de a bea prea mult, este posibil să nu se simtă niciodată sătuli de apă și să ajungă să consume mult mai multă apă decât ar trebui. | |
| Poliurie | este o producție excesivă sau anormal de mare de urină (peste 3L în 24 de ore la adulți). | |
Renoprotecția | defi nește măsurile luate pentru a preveni deteriorarea rinichiului din orice cauză. |
Aoife M Waters, Philip L Beales. Bardet-Biedl syndrome. GeneReviews. 2015; www.ncbi.nlm.nih.gov/books/NBK1363/.
Beales P, Elcioglu N, Woolf AS, Parker D, Flinte F. New criteria for improved diagnosis of Bardet-Biedl syndrome: results of a population survey. J Med Genet. 1999 Jun; 36(6):437-46
Castro-Sánchez S, María Álvarez-Satta M, Marta Cortón M, et all. Exploring genotype-phenotype relationships in Bardet-Biedl syndrome families J Med Genet 2015 Aug;52(8):503-13.
Florea L, Caba L , Gorduza EV. Bardet-Biedl Syndrome-Multiple Kaleidoscope Images: Insight into Mechanisms of Genotype-Phenotype Correlations. Genes (Basel). 2021 Aug 29;12(9):1353.
Forsythe E, Beales PL, Bardet–Biedl syndrome Eur J Hum Genet. 2013 Jan;21(1):8-13
Forsythe E, Kenny J, Bacchelli C, Beales PL Managing Bardet–Biedl Syndrome—Now and in the Future Front Pediatr. 2018; 6: 23
Forsythe E., Sparks K., Best S., Borrows S., Hoskins B., Sabir A., Barrett T., Williams D., Mohammed S., Goldsmith D., et al. Risk factors for severe renal disease in Bardet–Biedl syndrome. J. Am. Soc. Nephrol. 2016; 28:963–970
Haws R.M., Joshi A., Shah S.A., Alkandari O., Turman M.A. Renal transplantation in Bardet–Biedl Syndrome. Pediatr. Nephrol. 2016;31: 2153–2161. doi: 10.1007/s00467-016-3415-4
Husson H, Bukanov NO, Moreno S, Smith M, Richards B et all. Correction of cilia structure and function alleviates multi-organ pathology in Bardet–Biedl syndrome mice Human Molecular Genetics, 2020, Vol. 29, 2508–2522
Khan Sa, MuhaGenetics of human Bardet-Biedl syndrome, an updates Clin Genet 2016 Jul;90(1):3-15.
Meng X, Long Y, Ren J, Wang G, Yin X, Li S. Ocular Characteristics of Patients With Bardet-Biedl Syndrome Caused by Pathogenic BBS Gene Variation in a Chinese Cohort. Front Cell Dev Biol. 2021
Tsyklauri O, Niederlova V, Forsythe E et all. .Bardet–Biedl Syndrome ciliopathy is linked to altered hematopoiesis and dysregulated self-tolerance. EMBO Rep. 2021 Feb 3; 22(2): e50785. Published online 2021 Jan 11. doi: 10.15252/embr.202050785
Weihbrecht K, Goar WA, Pak T, et al. Keeping an Eye on Bardet-Biedl Syndrome: A Comprehensive Review of the Role of Bardet-Biedl Syndrome Genes in the Eye. Med Res Arch. 2017; 5(9):https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5814251/.
Kohl S, AvniF, BoorPetall. Definition, diagnosis and clinical management of non-obstructive kidney dysplasia: a consensus statement by the ERKNet Working Group on Kidney Malformations. Nephrol Dial Transplant 2022Nov 23;37(12):2351-2362. doi: 10.1093/ndt/gfac207
https://rarediseases.org/rare-diseases/bardet-biedl-syndrome/